Revisione Scientifica: TSRM Stefania Palpicelli
Introduzione
Si definisce meningite l’infiammazione, di origine infettiva, delle meningi. E’ una malattia del sistema nervoso centrale che, a seconda delle cause, si divide in Meningite batterica, Meningite virale e Meningite fungina.
I sintomi rivelatori della meningite sono febbre improvvisa, cefalea persistente e intensa, intolleranza alla luce, vomito a getto, rigidità della colonna vertebrale e rash cutaneo.
Indice
Le meningi
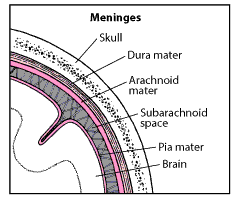
Le meningi sono membrane che rivestono il sistema nervoso centrale e proteggono e avvolgono il cervello e il midollo spinale.
Aderiscono alla scatola cranica e sono formate da tessuto connettivo denso più esterno, Dura madre, uno strato intermedio filamentoso, Aracnoide e da uno strato più interno, Pia madre, che è quello più vicino al cervello.
Le meningi assolvono alla funzione di protezione del nevrasse, ovvero gli organi che compongono il sistema nervoso, l’encefalo e il midollo spinale. In particolare, l’aracnoide e la pia madre formano la barriera meningea, che protegge l’ambiente perineuronale da sostanze tossiche, sostanze metaboliche e farmaci; inoltre, lo spazio che intercorre tra questi due strati contiene il Liquor -liquido cefalorachidiano (LCR).
Cosa è la meningite
La meningite è un’infiammazione delle membrane che avvolgono l’encefalo e il midollo spinale (meningi). Nei casi più comuni è provocata da un’infezione in genere dovuta a virus parassiti dell’intestino. Di solito le forme più comuni non sono gravi e si risolvono spontaneamente in pochi giorni.
Le forme di meningite originate da batteri (Hi-B, pneumococco, meningococco), specie nei bambini, negli anziani o nelle persone immunodepresse presentano un alto grado di mortalità, pari all’incirca il 50%. Il decorso clinico della meningite batterica è estremamente rapido, la morte del paziente può avvenire in 24-48 ore; l’infezione deve essere trattata tempestivamente con antibiotici, sia per scongiurare problemi neurologici (perdita di coordinazione motoria, difficoltà di apprendimento), sia per ridurre le possibilità di decesso del soggetto.
Diagnosi
La diagnosi, e l’identificazione certa della tipologia, di meningite può farla solo un medico e solo in ambiente ospedaliero, attrezzato per eseguire i test necessari, per fornire i primi trattamenti al paziente e stabilire il piano di cura ideale in base all’età, ai sintomi, e all’origine della meningite.
L’esame per eseguire la diagnosi si effettua mediante rachicentesi: viene eseguita una puntura lombare, ovvero l’introduzione di un ago fra due vertebre lombari (in genere tra la quarta e la quinta vertebra lombare) fino allo spazio subaracnoideo (situato tra le due meningi), per aspirare un campione di fluido cerebrospinale. L’operazione si effettua senza anestesia (talvolta può essere necessaria una anestesia locale), è sicura e può essere eseguita in pazienti di qualsiasi età, compresi i neonati.
Generalmente viene fatto anche un esame del sangue e una emocoltura. Il primo è volto a misurare parametri quali la PCR (proteina C reattiva), la VES (velocità elettrosedimentazione) per valutare il grado di infiammazione, e la misurazione dei globuli bianchi (una quantità sopra la media indica un’infezione in corso). L’emocoltura consiste nel prelevare i microorganismi nel sangue e farli crescere in un flacone Bactec: questo esame è importantissimo sia a fini diagnostici che terapeutici.
Meningite Virale
Questo tipo di meningite è definita “virale” perché l’infezione del sistema nervoso centrale è originata da un virus. Colpisce le meningi e lo strato subaracnoideo.
Impropriamente definita asettica – questo termine identifica qualsiasi meningite non causata da batteri.
I virus che causano la meningite virale sono:
- Enterovirus
- Poliovirus
- Coxsackie A virus
- Herpesviridae
- Herpes simplex tipo 1
- Herpes simplex tipo 2
- Varicella zoster
- Epstein-Barr virus
- Cytomegalovirus
- Adenovirus
- HIV (eziogeno dell’AIDS)
- Virus dell’encefalite di La Crosse
- Virus della coriomeningite linfocitaria
- Virus del morbillo
- Virus della parotite epidemica (i cosiddetti orecchioni)
- Virus dell’encefalite di Saint-Louis
- Virus del Nilo occidentale
- Virus Powassan
- Virus della febbre da zecca del Colorado
- Arbovirus
Incubazione: 3-6 giorni
Sintomi: i primi sintomi della meningite virale sono i medesimi di un’infezione virale, ovvero dolori articolari e muscolari, febbre, cefalea. Successivamente si manifestano sintomi tipici della meningite, la cefalea è persistente e resistente ai comuni antidolorifici e subentra rigidità della colonna vertebrale con impossibilità per il paziente di piegare il capo verso il petto.
Il trattamento iniziale, che deve essere fatto in ambiente ospedaliero, è identico a quello per la meningite batterica, in attesa di stabilire l’esatta natura della meningite, diagnosi possibile attraverso una puntura lombare (prelievo spinale o rachicentesi) e un esame del sangue.
In caso di meningite virale causata da HIV o Herpes, esistono farmaci specifici. Per tutti gli altri casi non vi sono cure particolari e il paziente si rimette spontaneamente nel giro di qualche settimana nella maggior parte dei casi. Le cure somministrate al paziente sono volte per lo più a lenire e curare i sintomi.
La prevenzione della meningite virale è possibile agendo preventivamente sulle cause che potrebbero originarla, ad esempio il vaccino per il morbillo o adeguate protezioni contro le zanzare per scongiurare il pericolo di contrarre l’arbovirus.
Meningite Batterica
Le meningiti di origine batterica sono rare, ma sono anche le più pericolose, sia per il paziente (la mortalità è oltre il 10%, che sale al 50% se non adeguatamente trattata) che per l’impatto sociale. In Europa i casi di meningite sono in prevalenza causati dal meningococco tipo B e meningococco tipo C.
Per meningite batterica si intende quella provocata da un batterio come agente patogeno. Il batterio che causa il maggior numero di meningiti in Italia e in Europa è il meningococco (Neisseria meningitidis), seguito dal pneumococco (Streptococcus pneumoniae), che colpisce prevalentemente gli anziani. Il batterio Hi-B (Haemophilus influenzae tipo B o emofilo di tipo B) è diventato estremamente raro, ma non del tutto debellato, e colpisce il bambini fino ai 5 anni di età.
Incubazione: dai 2 ai 10 giorni
Meningite da meningococco (Neisseria meningitidis)
Il meningococco è un microorganismo che colonizza solo gli esseri umani ed è presente nelle mucose. È attualmente, il più frequente agente eziologico della meningite batterica. La meningite da Neisseria meningìtidis è quella che può causare edidemie, motivo per il quale pressoché ogni caso accertato sale immediatamente alla ribalta delle cronache locali e nazionali.
Modalità di trasmissione: la meningite menincoccica si trasmette attraverso le secrezioni di un soggetto malato oppure per via inalatoria. In caso di difese immunitarie abbassate o compromesse il batterio, già presente nella mucosa del soggetto, vince le difese dell’organismo e porta a contrarre l’infezione.
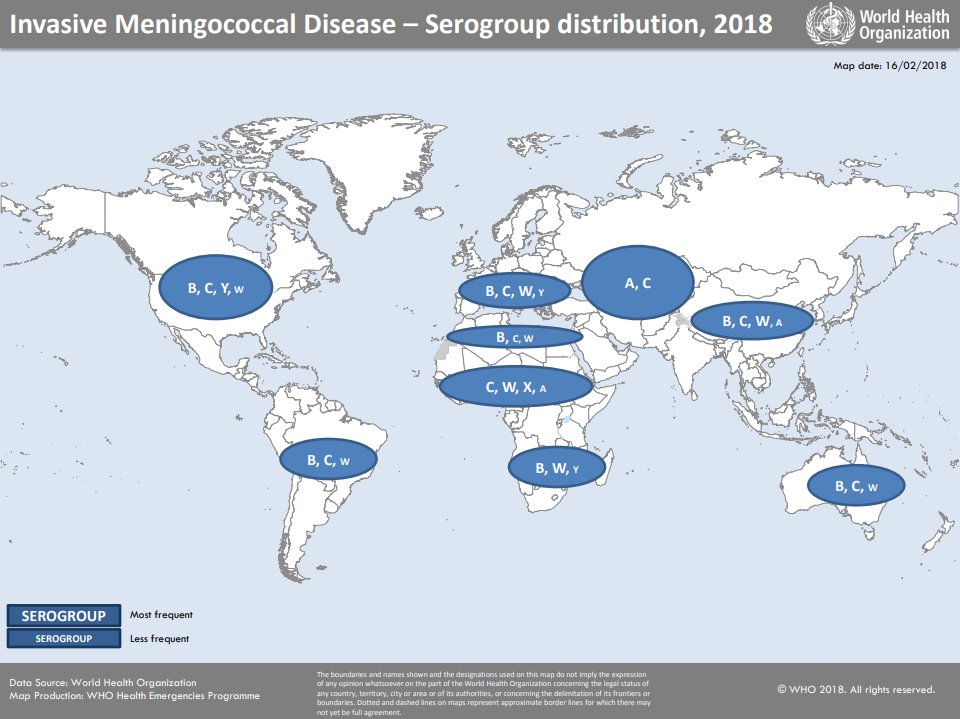
Responsabili della meningite sono i batteri Neisseria meningitidis del sierogruppi A, B e C, (meningococco A, meningococco B, meningococco C) che causano a livello mondiale il 90% dei casi. Meno comuni le infezioni causate dai gruppi Y e W135.
Meningite da pneumococco (Streptococcus pneumoniae)
La meningite pneumococcica è una forma di meningite potenzialmente letale causata da infezione da batterio Streptococcus pneumoniae, anche detto Diplococcus pneumoniae. Il batterio in sé causa principalmente sepsi, polmonite o infezioni delle vie respiratorie.
La trasmissione avviene per via respiratoria ma, presentandosi in forma sporadica (non è considerata epidemica.), non sono previste profilassi antibiotiche per i soggetti che entrano in contatto con i malati.
Questo tipo di meningite colpisce prevalentemente gli adulti, con un grado di mortalità del 10%.
Meningite da emofilo B (Haemophilus influenzae B)
La meningite da emofilo tipo B, o batterio Hi-B, fu un tipo molto comune di meningite negli anni 90. A contrarla erano soprattutto i bambini di età inferiore ai 5 anni. Con l’introduzione delle vaccinazioni esavalenti che colpiscono specificatamente l’Hi-B, la malattia è stata per lo più debellata. Persistono casi isolati causati da batteri Hi in soggetti non coperti da vaccinazione.
La profilassi antibiotica per i parenti e chiunque entri in contatto col malato è richiesta.
Meningite fungina
Detta anche meningite micotica, è un tipo di infiammazione delle meningi che colpisce in prevalenza soggetti immunodepressi come i malati di HIV.
Come per ogni paziente che presenti un quadro sintomatologico associabile alla meningite, la diagnosi della meningite fungina (anche per escludere quella batterica) viene effettuata dopo puntura lombare. Il trattamento prevede la somministrazione di farmaci antimicotici.
La prevenzione prevede la normale accortezza igienica e sanitaria che ogni soggetto con difese immunitarie pesantemente abbassate dovrebbe porre in essere cautele che riducano il rischio di contrarre la malattia: lavare frequentemente le mani, evitare luoghi affollati specie se vi è scarso / nullo ricircolo di aria.
Altri tipi di meningite
L’infiammazione delle meningi può avere cause diverse da quelle finora elencate (che rappresentano, in ogni caso, la maggioranza dei casi). Più rare le meningiti causate da parassiti, come la Meningite eosinofila, luetica e le patologie rientranti nella categoria delle Meningiti non infettive.
La meningite eosinofila è causata da un parassita, l’Angiostrongylus cantonensis -il verme polmonare del ratto. Il trattamento è a base di antielmintici come l’Albendazolo, l’ivermectina, pyrantel e mebendazolo. L’infiammazione viene curata attraverso antinfiammatori e corticosteroidi. Anche se trattata tempestivamente, può condurre il paziente in coma e al decesso. Rara in Italia e in Europa, la prima prevenzione è evitare di mangiare lumache crude e bere acqua di cui non si conosce l’origine.
La meningite luetica (lue, sifilide) si manifesta nella fase terziaria della sifilide (infatti è anche detta sifilide cerebrale), anche anni dopo aver contratto la malattia. Presenta i sintomi tipici della meningite ed localizzata nella maggior parte dei casi negli involucri meningei della base del cervello. Il trattamento della meningite luetica prevede la somministrazione di antibiotici quali la Benzilpenicillina sodica o potassica, Benzilpenicillina procainica e Ceftriaxone per una durata minima di 15 giorni.
Per meningite non infettiva si intende una infiammazione delle meningi causata da farmaci (FANS e Ciclosporina, ad esempio) , vaccini (es: l’antivaiolosa), antibiotici come la ciprofloxacina, malattie (es: lupus, Sindrome di Sjögren e artrite reumatoide) e in generale da cause non infettive. E’considerata tra le meno gravi e in genere il paziente si rimette in una settimana / dieci giorni.
Sintomi meningite
Il quadro sintomatologico della meningite è caratterizzato da un insieme di sintomi che comprendono febbre alta, mal di testa, intolleranza alla luce, vomito, irritabilità, rigidità alla nuca e agli arti e convulsioni. Nei casi in cui compaiano piccole macchie rosse sulla pelle (rash cutaneo) si rende necessario il ricovero d’urgenza, poiché è un sintomo molto grave che potrebbe indicare la presenza di meningite da meningococco.
Sindrome meningea
Spesso si collegano i sintomi legati alla sindrome meningea alla meningite. In realtà la sindrome meningea è associata a tutti i tipi di irritazione delle meningi, comprese le emorragie mengingee.
Il paziente affetto da sindrome meningea presenta sintomi quali: da cefalea persistente e resistente ai farmaci antidolorifici, dolore e rigidità della colonna vertebrale, con impossibilità di piegare collo e distendere gli arti, e vomito. La sindrome meningea (qualunque sia la causa), può portare il paziente in uno stato di coma.
Sintomi specifici della meningite
Ai sintomi tipici della sindrome meningea, il soggetto che ha contratto la meningite presenterà febbre molto alta e rash (o eruzione) cutaneo. Di seguito i sintomi tipici della meningite, che se rilevati –in particolar modo se il soggetto è un bambino nei primi anni di vita– è necessario ricorrere immediatamente, con estrema urgenza, alle strutture ospedaliere.
Febbre improvvisa
Il sintomo rilevatore principale della meningite è la febbre, molto alta, che compare improvvisamente. Il soggetto trema e lamenta una fastidiosa e persistente sensazione di freddo.
La temperatura della persona colta da meningite sale molto rapidamente, e molto spesso è impossibile abbassarla con i metodi casalinghi. Tuttavia, a causa del fatto che questo sintomo è un segno anche di molte altre malattie, si deve prestare attenzione anche ad altri sintomi di seguito elencati.
Forte mal di testa
I mal di testa causati dalla meningite spesso non sono semplicemente forti ma insopportabili. Inoltre, il dolore può estendersi anche il collo del paziente, ma a causa del “mal di testa“, semplicemente non può prestarvi attenzione. I dolori non diminuiscono neanche dopo l’assunzione di un antidolorifico.
Nei neonati, questo sintomo associato ad una fontanella sporgente sul capo può essere un segno importante di meningite.
Visione doppia (Diplopia)
Una persona affetta da meningite è impossibilitata a mettere a fuoco oggetti vicini e distanti, motivo per cui la sua visione diventa raddoppiata.
Mal di stomaco, nausea e vomito
Il soggetto che ha contratto la meningite soffre di costante nausea che può essere seguita da mal di stomaco e vomito a getto (improvviso, non preceduto da conati).
Sensibilità alla luce intensa
Un altro sintomo rilevatore della meningite è la l’intenso fastidio percepito guardando una fonte di luce; questo perché la luce intensa causa maggiore irrigazione degli occhi e con conseguente nausea e intensificarsi del mal di testa.
Rigidità dei muscoli occipitali
Il soggetto affetto da meningite tende ad assumere una postura tipica, simile a quella fetale: sdraiato su un fianco con la testa rovesciata all’indietro e le gambe piegate. I tentativi di distendere il collo spesso non hanno successo.
Incapacità di distendere le gambe dovuta alla rigidità della colonna vertebrale
Tentando di piegare la testa in avanti, avvicinando il mento al petto, le gambe si piegano immediatamente, e sono impossibili da distendere.
Questo fenomeno è chiamato il segno di Brudziński: il medico inclina in avanti la nuca del paziente, questi istintivamente flette e serra le ginocchia al petto. Un’altra manovra rivelatrice è il segno di Kernig, ovvero il paziente non può passare dalla posizione distesa sulla schiena a quella seduta senza piegare le ginocchia.
Rash (Eruzioni cutanee)
La meningite può causare eruzione cutanee. Per escludere (o confermare) che il rash cutaneo sia causato dalle meningite è possibile fare semplice test utilizzando un bicchiere trasparente.
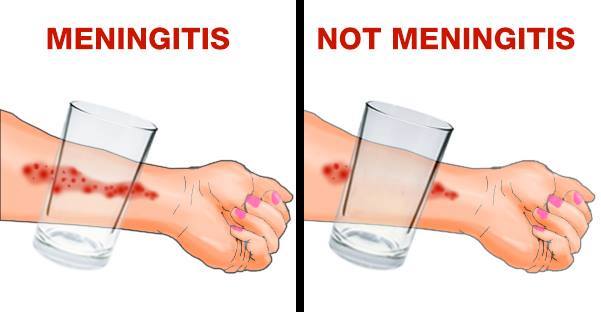
Si prende un bicchiere trasparente, lo si applica sull’eruzione si preme con forza contro la pelle fino a farla diventare pallida. Se le macchie diventano pallide insieme alla pelle, la persona non ha la meningite. Se l’eruzione cutanea non svanisce, è necessario consultare immediatamente il medico.
Cosa fare se si riconosce uno o più sintomi?
La meningite è una malattia pericolosa, motivo per cui se uno qualsiasi di questi sintomi viene rilevato è necessario chiamare immediatamente il 118 (numero unico italiano per le emergenze). Bisogna informare il medico, e/o chiunque fornisca prima assistenza, di tutti i sintomi rilevati.
Se il proprio figlio o un parente mostra i sintomi sopraindicati, oltre ad allertare subito i soccorsi è necessario disporre la persona malata in un ambiente silenzioso e con luci basse fino all’arrivo del medico.
Trattamento meningite
La cura della meningite deve essere valutata con attenzione del medico ed è in stretta connessione con la natura stessa della meningite. Tuttavia, i protocolli di primo intervento in caso di paziente che manifesti i sintomi tipici della meningite, impongono al medico di operare attivando i trattamenti per la meningite batterica; prima, quindi, di ottenere una diagnosi esatta.
Nel caso della meningite virale, se questa deriva da HIV, saranno somministrati farmaci antiretrovirali; se invece è causata da Herpes, il paziente verrà trattato con antivirali come l’Anticiclovir. In generale, il medico somministrerà al paziente farmaci per curare i sintomi, come antidolorifici e analgesici, o paracetamolo per abbassare la febbre.
Il protocollo operativo di trattamento della meningite batterica è comune a tutte le malattie batteriche invasive, ovvero quadri clinici caratterizzato dal raggiungimento, da parte di microrganismi, di aree dell’organismo normalmente sterili. Questo parte immediatamente, anche prima di aver accertato la reale natura della meningite e consta di:
- Desametasone: è un corticosteroide che serve a ridurre il gonfiore, quindi la pressione, a livello cerebrale. Viene dato al paziente prima di iniziare la terapia antibiotica e antivirale.
- Antibiotici: somministrati per via endovenosa. Sovente vengono dati al paziente diversi principi attivi diversi per aumentare le possibilità di colpire il gruppo batterico esatto. Vengono inoltre somministrati farmaci antivirali.
- Somministrazione di liquidi: per prevenire la disidratazione causata da sudore, febbre alta e generale malessere del paziente, vengono ricostituiti per via endovenosa liquidi e sali minerali.
Ulteriori trattamenti, anche chirurgici e/o meccanici, si rendono necessari in caso di complicanze e aggravamento del quadro clinico:
- Il paziente entra in stato di coma / incoscienza;
- Convulsioni;
- Shock;
- Empiema (pus) subdurale;
- Ipertensione endocranica
Oltre al trattamento del paziente, è spesso necessaria una profilassi antibiotica anche per parenti, congiunti e chiunque mantenga o abbia mantenuto stretti contatti con il malato.
Prevenzione
Migliorate condizioni igieniche e sanitarie, l’informazione e le vaccinazioni hanno reso relativamente rari i casi di meningite in Europa. Alcune forme di meningite, come quella da Hi-B, sono praticamente sparite in Occidente. Tuttavia, come le recenti cronache testimoniano, sussistono fattori di rischio e, per scongiurare pericoli di epidemie, ogni singolo caso di meningite è oggetto di massima attenzione da parte delle autorità.
Strategia di controllo
Per strategia di controllo della meningite si intende un protocollo di profilassi atto ad impedire che un caso di meningite possa estendersi a terzi, ovvero prevenendo che possa essere contratta dalle persone che hanno avuto rapporti stretti con il paziente.
La migliore forma di controllo della meningite è la profilassi antibiotica di tutti i soggetti che nei giorni precedenti (10 gg) siano entrati in stretto contatto con il malato: i parenti stretti, ad esempio, i conviventi, colleghi di ufficio che hanno condiviso ambienti chiusi, ospiti o amici che potrebbero aver condiviso stoviglie o altri oggetti atti alla trasmissione di batteri (es: aver fumato dalla stessa sigaretta).
La profilassi antibiotica deve essere attivata entro 48 ore dal contatto con il soggetto che ha contratto la meningite.
Come per tutti i pazienti affetti da patologie altamente infettive, il malato che abbia contratto (o che si sospetta abbia contratto) la meningite viene posto in un ambiente isolato, e mantenuto in isolamento respiratorio per le prime 24 ore di trattamento. Medici e operatori sanitari hanno obbligo di dotarsi di DPI (Dispositivi di protezione individuale).
Vaccinazione
Nei paesi occidentali i casi di meningite sono diventati rari grazie alle vaccinazioni; esistono infatti vaccini contro alcune forme di meningite batterica. L’immunoprofilassi attiva è, infatti, la forma di prevenzione che, storicamente, fornisce migliori risultati in termini di controllo della meningite.
I vaccini contro la meningite, come tutti i vaccini, servono a creare nell’organismo una memoria immunitaria, aiutandolo in caso di aggressione batterica o virale, a rispondere con i dovuti anticorpi.
Al momento non esiste un vaccino, o un gruppo di vaccini, che protegga il soggetto da tutti i tipi possibili di meningite. I vaccini disponibili sono:
- AntiEmofilo B: il vaccino è incluso nell’esavalente che si somministra ai bambini dopo il 3° mese di vita, con un secondo richiamo al 5° mese di vita e un terzo richiamo tra l’11° e il 13° mese di vita;
- Antipneumococco: protegge da 13 ceppi di Streptococcus pneumoniae, lo si può somministrare sin dai primi mesi di vita;
Per quanto riguarda il meningococco, esistono tre tipi di vaccini:
- Vaccino antimeningococco (vaccino tetravalente coniugato (Mcv4) protegge dai sierotipi A-C-Y-W135: viene consigliato ai soggetti che viaggiano in regioni nelle quali è diffusa l’infezione.
- Vaccino coniugato contro il meningococco di tipo B (protegge esclusivamente contro questo sierotipo): è utilizzabile a partire da due mesi di età.
- Vaccino coniugato contro il meningococco di tipo C di cui il Ministero della Sanità ne raccomanda la somministrazione dopo l’11° mese di vita.
Quanto costa il vaccino per la meningite
L’immunoprofilassi è gestita a livello territoriale dalle Regioni. Per conoscere le categorie per le quali è prevista vaccinazione gratuita e quali invece a cui è richiesto il pagamento di una quota si consiglia di visitare il sito dell’Azienda Sanitaria della regione di residenza. Sul sito del Ministero della Salute è presente un elenco aggiornato di contatti delle ASL di tutta Italia
Informazioni utili possono sempre, e comunque, essere chieste al Medico di base o al proprio Pediatra.
In generale, per i soggetti per cui il Ministero raccomanda vaccinazione (bambini e soggetti a rischio) è prevista gratuità della prestazione, mentre, il contributo varia dalle 20 € circa per il vaccino antimeningococco C alle 60 € circa per il vaccino antimeningococco B.
Sicurezza ed effetti collaterali vaccini meningite
Negli adolescenti e negli adulti, l’iniezione vaccinale è intramuscolare sul deltoide, mentre nei bambini piccoli nella zona anteriore della coscia.
L’immunoprofilassi contro la meningite è sicura e generalmente ben tollerata dall’organismo, anche da quello dei bambini piccoli.
Tuttavia, come per tutti i vaccini, in alcuni soggetti può verificarsi dolore e leggero gonfiore nell’area circostante il punto di iniezione.
Le rare reazioni avverse generalizzate (sistemiche) comprendono febbre, sensazione di malessere e cefalea. Questi sintomi cessano spontaneamente ne giro di un paio di giorni. Nei bambini invece reazioni sistemiche possono includere anche vomito, diarrea, sonnolenza.
Reazioni allergiche sono considerate rarissime.
Non ci sono particolari controindicazioni, però non dovrebbero sottoporsi a vaccinazione coloro che presentano anafilassi ai principi attivi del vaccino o coloro che, al momento dell’iniezione, presentano stato febbrile acuto. E’ sempre consigliato, se si hanno dubbi, di chiedere il parere del proprio medico o del pediatria.
Conseguenze e complicanze della meningite
L’evento più temuto in caso di meningite batterica o fungina è il decesso del paziente. Tuttavia, per le aree in cui si sviluppa e a seconda del livello di gravità della meningite che si contrae, altre conseguenze possibili sono oltremodo impattanti sulla salute del soggetto.
Decesso
La morte del paziente può subentrare non per la meningite in sé ma per eventuali complicanze quali la sepsi , ovvero una risposta immunitaria importante dell’organismo a fronte di un’aggressione batterica, tale per cui si formano coaguli, emorragie e si riduce notevolmente l’afflusso di ossigeno agli organi, e la setticemia, ovvero una condizione di sepsi accompagnata da presenza di batteri nel sangue (batteriemia).
Encefalite
L’encefalite è una infiammazione del cervello che ha origine virale o infiammatoria. Essendo coinvolto il Sistema Nervoso Centrale, le conseguenze dell’encefalite -anche quando trattata tempestivamente- possono essere permanenti e includono:
- Problemi di memoria (il caso più frequente);
- disturbi dell’attenzione e della concentrazione (ADHD);
- disturbi dell’umore (Inclusa la Depressione);
- disturbi di personalità;
- afasia e disturbi del linguaggio;
- epilessia;
- problemi motori;
- astenia e sensazione di perenne stanchezza.
L’encefalite può, in sporadici casi, condurre anche alla morte del paziente.
Mielite
La mielite è un’infiammazione del midollo spinale, causata dalla presenza in quest’ultimo di agenti infettivi come batteri o virus. Il quadro clinico della mielite è molto grave e le conseguenze sono spesso permanenti e invalidanti per il paziente e includono:
- paralisi muscolari;
- paraplegia o tetraplegia;
- deficit neurologici permanenti;
- incapacità di controllo degli sfinteri;
La mielite può condurre alla morte del paziente.
Meningite in Italia: i numeri (dati aggiornati ad Aprile 2019)
Quanti casi ci sono ogni anno in Italia? Esiste una reale emergenza sanitaria legata alla Meningite?
In Italia si contano oltre 1000 casi all’anno di meningite. Nel 50% dei casi si tratta di meningite meningococcica. I B e C sono i due sierogruppi più diffusi nella nostra penisola. Secondo i dati epidemiologici rilasciati dall’ISS (Istituto Superiore di Sanità), la meningite meningococcica provoca il decesso nell’8-14% dei pazienti che ne sono colpiti. Se non presa in tempo o se non trattata in modo corretto, il tasso di mortalità è del 50%.
Quanto al sierotipo B, oltre ad essere particolarmente aggressivo con altissima letalità, è responsabile da solo di circa l’80% dei casi in età pediatrica, con una massima incidenza soprattutto nel primo anno di vita, tra il 4° e l’8° mese.
L’Istituto Superiore della Sanità (ISS) ha istituito nel 2011 un Sistema di Sorveglianza delle malattie batteriche invasive, comprese tutte le meningiti batteriche. Report dell’attività sono scaricabili qui: http://old.iss.it/mabi/index.php?lang=1&id=5&tipo=16
Meningite nel mondo
I dati di diffusione ed epidemici, a livello mondiale, i casi di malattia sono aggiornati e gestiti da WHO, World Health Organization. – In italiano OMS, Organizzazione Mondiale della Sanità.
Il progetto: “Defeating Meningitis by 2030”
Sotto la guida dell’OMS, membri della ‘Task Force Tecnica’, un consorzio di importanti partner tecnici storicamente incaricati del controllo della meningite a lungo termine, si sono incontrati dal 18 al 19 luglio 2018 a Ginevra.
Gli esperti hanno presentato un’analisi della situazione globale della meningite, degli obiettivi strategici e hanno identificato i prossimi passi per un processo consultivo globale. Lo scopo della road map globale riguarderà tutti gli organismi responsabili della maggior parte delle meningiti batteriche acute, vale a dire Neisseria meningitidis (Nm), Streptococcus pneumoniae (Spn), Haemophilus influenzae (Hi) e Streptococcus agalactiae (comunemente indicato come Streptococco di gruppo B.